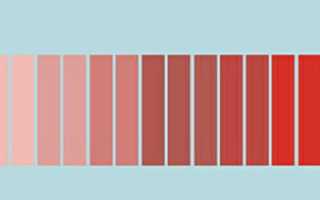
Для послеродового периода характерно появление специфических маточных выделений – лохий, которые продолжаются около 2 месяцев, вне зависимости от способа родоразрешения. На протяжении этого времени цвет секрета постепенно становится все более нейтральным, а его количество уменьшается, вплоть до полного исчезновения.
Отделяемое из половых путей – основной признак, по которому судят, как организм восстанавливается после рождения ребенка. Именно поэтому акушер-гинеколог тщательно оценивает характер и количество лохий при осмотре женщин в родильном доме. Отклонения могут свидетельствовать о развитии опасной патологии, требующей лечения, возможно, и стационарного.
Естественные функциональные изменения
Послеродовой период начинается с момента изгнания последа и продолжается около 8 недель. В течение этого времени происходит обратное развитие произошедших изменений в организме женщины, которые были вызваны беременностью и родами, и адаптация его к новым условиям существования. Эти метаморфозы характерны как при естественном родоразрешении, так и при операции кесарева сечения.
После отделения последа внутренняя оболочка матки представляет собой сплошную раневую поверхность, особенно в месте прикрепления плаценты. Она покрыта остатками децидуальной ткани (функциональный эндометрий беременности), сгустками крови, тромбами, закупорившими просветы сосудов. Все это подвергается расщеплению, некрозу и отторжению. Оставшийся базальный эндометрий, который не удаляется после родов, начинает процесс регенерации внутренней оболочки матки.
На протяжении всего времени заживления будут отделяться лохии, они имеют щелочную среду и состоят из следующих элементов:
- некротизированные участки децидуальной оболочки;
- сгустки крови;
- лейкоциты;
- эритроциты;
- слизь.
К 10-му дню послеродового периода происходит эпителизация (заживление) слизистой оболочки поверхности матки, к наступлению 2-й недели восстанавливается плацентарная площадка. Полностью отстраивается эндометрий, характерный для небеременной женщины, только спустя 2 месяца. Этим и объясняется время выделения лохий.
В данный промежуток времени врачи рекомендуют физический и половой покой, так как матка особенно подвержена воздействию патогенных микроорганизмов и развитию кровотечения.
Оттоку раневого секрета способствуют активные маточные сокращения. Интенсивные послеродовые схватки приводят к утолщению стенок матки, уменьшению ее размера и веса, образованию щелевидной полости, следовательно, в матке скапливается только незначительный объем лохий и обеспечивается их хороший дренаж. Шеечный канал формируется только к 10-му дню, а полностью закрывается на 4-й неделе после родов.
Замедление вышеописанных процессов регенерации и сокращения матки (субинволюция) приводит к застаиванию секрета в ее полости и развитию различных послеродовых осложнений. Последние отражаются на изменении характера лохий: их количестве, запахе, цвете и консистенции.
Характеристика нормальных выделений
В послеродовом периоде у женщины отделяется специфический маточный секрет, который отражает, насколько хорошо восстанавливается матка. Акушер-гинеколог на начальном этапе постоянно оценивает характер лохий, но этого недостаточно. Сама женщина, выписавшись из роддома, должна следить за своим состоянием.
До 3 суток после родов лохии имеют кровянистый характер (Lochia rubras). Они на 80% состоят из неизмененной крови (эритроциты, тромбоциты), остальные 20% приходятся на регенераторную слизь. Характер их обильный, особенно, в двухчасовой промежуток после родов, этим объясняется врачебный мониторинг женщины в родзале с целью профилактики кровотечения. В сутки должно выйти не более 400 мл.
В начальные дни могут присутствовать сгустки – это либо фрагменты децидуальной ткани, либо свернувшаяся кровь. Они особенно характерны после кесарева сечения, так как послеоперационная женщина малоподвижна, что создает условия для формирования скоплений крови в полости матки.
В первое время будут возникать интенсивные тянущие боли внизу живота – это норма. Причиной являются послеродовые схватки (усиливающиеся при кормлении грудью), благодаря которым матка опорожняется от скопившихся в ней выделений, что препятствует развитию кровотечения и распространению патогенных микроорганизмов.
В первые 2 суток лохии имеют сладковатый, прелый аромат, в последующем он должен быть нейтральным. Появление неприятного запаха свидетельствует об инфекционном осложнении.
3-4 суток достаточно для того, чтобы сосуды затромбировались и свежая кровь поступала уже в небольшом количестве. Маточный раневой секрет меняет красный цвет на коричневый, затем – на желтовато-красный. Сукровичные выделения (Lochia fusca) – длятся до 10-14 дней. Объем последних постепенно уменьшается, тянущие боли внизу живота практически не беспокоят.
До 8-й недели лохии имеют серозный характер (Lochia serosa). Выделения через месяц после родов идут слизистые, преимущественно белые, а в последние 3 недели они выглядят прозрачными, скудными. Обычно через 2 месяца после рождения ребенка лохии у женщины прекращаются.
| Время | Лохии |
| 1-3 сутки | Кровянистые |
| 4-10 сутки | Сукровичные |
| До 2 месяцев | Серозные |

Патологические изменения
Благополучное течение беременности, хорошо протекающие роды или правильно проведенная операция не дают гарантии отсутствия осложнений в послеродовом периоде. Многое зависит от окружающих факторов и особенностей организма женщины. Частота возникновения патологии после естественных родов или кесарева сечения различается незначительно – имеется незначительный перевес в сторону хирургического родоразрешения.
При обнаружении изменений в характере выделений нужно срочно обратиться к врачу для своевременной диагностики и терапии, так как некоторые состояния опасны для жизни. Присоединение патологии часто можно заподозрить по следующим характеристикам:
- объем;
- цвет;
- запах;
- консистенция.
Возможны следующие осложнения послеродового периода, отражающиеся на выделениях из полости матки:
- лохиометра;
- субинволюция матки (СМ);
- эндометрит;
- мочеполовая инфекция;
- кровотечение.
Эти состояния требуют специализированной помощи врача акушера-гинеколога
Лохиометра
Небольшое количество выделений или внезапное их прекращение является следствием лохиометры. Она развивается особенно часто именно в первые дни после родов. Основная причина – резкий спазм, преждевременное закрытие шейки матки, которая преграждает путь оттока выделениям.
При обычных родах шейка готовится к изгнанию плода и постепенно раскрывается до 12 см, обратное ее закрытие продолжается до 10 недель, то есть канал для дренирования полости сохраняется долго. При кесаревом сечении физиологического открытия шейки не происходит, поэтому канал быстро закрывается, что приводит к прекращению и полному отсутствию выделений. Маточный зев может закупориться участком децидуальной ткани, плодными оболочками.
Данное отклонение сопровождается накоплением в полости матки лохий и постепенным ее растяжением. Женщина ощущает тяжесть внизу живота, спастические боли, может быть повышение температуры тела. Лихорадка свидетельствует о более серьезной патологии – присоединении воспаления и развитии эндометрита. Справиться самостоятельно пациентка с этим не сможет, необходима врачебная помощь. Она заключается в назначении спазмолитических, утеротонических препаратов, инструментальном опорожнении.
Субинволюция матки
Это наиболее часто встречающееся осложнение у родильниц. При СМ замедляются процессы сокращения и регенерации матки. Лохии – скудные или обильные. Как правило, присутствуют сгустки свежей крови, возможно появление неприятного запаха. К данному состоянию приводят следующие факторы:
- крупный плод;
- многоводие;
- большое количество предыдущих родов (более 4-5);
- выскабливания, воспалительные заболевания органов малого таза в анамнезе;
- возраст роженицы (старше 40 лет);
- наличие очага инфекции в организме (ОРЗ, ринит, гайморит, пиелонефрит);
- миома матки;
- преждевременный категорический отказ от лактации;
- присоединение воспалительного процесса в матке.
Первоначальное развитие инфекции в матке приводит к субинволюции за счет негативного действия на миометрий и акт заживления. При отсутствии активных маточных сокращений выделения скапливаются в матке, сосуды не тромбируются, а кровянистые лохии наблюдаются дольше 3 суток. Во время кормления женщина не будет ощущать характерные в норме тянущие боли внизу живота. Скопление свежей крови провоцирует развитие инфекционно-воспалительного процесса. СМ может привести к опасному для жизни гипотоническому кровотечению.
Терапия СМ основана на местном и системном воздействии на организм матери:
- утеротоники (окситоцин, метилэргометрин);
- антибиотики (амоксициллин, цефтриаксон, метронидазол);
- кюретаж матки;
- свечи во влагалище (Бетадин, Гексикон).
Эндометрит
Появлению эндометрита предшествуют лохиометра и субинволюция: кровь, некротическая децидуальная ткань, отсутствие адекватного дренажа и застой последних – благоприятные условия для жизнедеятельности патогенных бактерий и развития воспаления. Основные проявления: изменение характера лохий до гноевидного, появление неприятного запаха, боли внизу живота, повышение температуры тела. Тяжесть данного осложнения зависит в первую очередь от времени возникновения первых симптомов.
| Степень тяжести | Легкая | Средняя | Тяжелая |
| Дни | 5-7 | 3-5 | 1-2 |
| Характер лохий | Мутные | Мутные с неприятным запахом | Гноевидные |
| Болезненность при пальпации матки | Умеренная | Выраженная | Резко выраженная |
| Субинволюция | +/- | + | + |
| Температура тела | 37,7-37,5 °С | 38-38,5 °С | 39 °С и выше |
Помощь сводится к назначению комплексной антибактериальной схемы. Также проводится лаваж полости матки антисептическими растворами с целью вымывания патологических выделений.
Инфекция
В послеродовом периоде местные защитные механизмы в матке снижаются, что приводит к активации ранее имеющихся условных и патогенных бактерий или к обсеменению новыми. Частые причины – это бактериальный вагиноз (БВ) и молочница.
Возбудители БВ предпочитают щелочную среду, которая свойственна и для нормальных лохий, этим и объясняется высокая частота данной патологии у родильниц. О развитии БВ свидетельствует рыбный, тухлый запах выделений, они становятся жидкими и сероватыми. БВ развивается, в основном, спустя 2 недели от рождения ребенка.
Кисловатый запах густых выделений, примесь в них творожистых хлопьев, зуд и жжение в области наружных половых органов, нарушение мочеиспускания говорят о молочнице. Обычно заболевание носит рецидивирующий характер.
Лечение сводится к назначению этиотропных суппозиториев:
- БВ – Клиндабиокс, Далацин, Румизол;
- кандидоз – Гинокапс, Залаин, Ломексин.
Кровотечение
Сильные и обильные выделения после родов – самое опасное из осложнений. Длительность свежих кровянистых выделений более 3 суток или более 400 мл в день – признак состояния, угрожающего жизни женщины. Причиной может быть инфекция, чрезмерно сильная родовая деятельность, несоблюдение физического и полового покоя, патология гемостаза, субинволюция, остатки плаценты.

Если лохии с кровяными сгустками закончились и снова начались, необходимо незамедлительно обращаться к врачу, рекомендуется – сразу в стационар, так как это признак внезапно развившейся маточной гипотонии.
Действовать нужно оперативно, так как выделения могут быть очень интенсивными. В такой ситуации доктор прописывает утеротонические средства, производит ревизию полости матки, назначает симптоматическую и патогенетическую терапию, вплоть до гемотрансфузии.
Профилактика осложнений
Чтобы предотвратить проблемы с послеродовыми выделениями, молодой маме необходимо выполнять следующие рекомендации:
- регулярно лежать на животе, подниматься по лестнице пешком, крутить велосипед – в этом случае создаются условия, благоприятные для дренажа лохий;
- своевременно ходить в туалет – переполненный мочевой пузырь и прямая кишка мешают матке активно сокращаться;
- производить небольшой массаж внизу живота;
- после акта дефекации проводить гигиенические мероприятия;
- не поднимать тяжести;
- не использовать прокладки в первые 3 суток, заменить их стерильным подкладом;
- тампоны исключить на весь послеродовой период;
- своевременно осуществлять санацию очагов инфекции в организме.